La dysfonction érectile (D.E) (souvent appelée « trouble de l’érection ») est un sujet très fréquent… et pourtant encore entouré de gêne, de silence et d’idées reçues. Bonne nouvelle : dans la majorité des cas, il existe des solutions, et le simple fait d’en parler permet déjà de réduire une partie de la pression.
Note : ce texte est informatif et ne remplace pas une consultation médicale. En cas de difficulté persistante, mieux vaut en parler à un professionnel de santé.
1) Définition : de quoi parle-t-on exactement ?
On parle de dysfonction érectile lorsqu’il existe une incapacité persistante ou récurrente à obtenir ou maintenir une érection suffisante pour permettre une activité sexuelle satisfaisante.
Dans les critères cliniques les plus utilisés, on retient généralement :
- une durée d’au moins 6 mois,
- et une difficulté présente dans la plupart des situations (environ 3 fois sur 4).
👉 Important : vivre un épisode de “panne” occasionnelle (fatigue, stress, alcool, contexte particulier…) est très courant et ne signifie pas forcément qu’il s’agit d’un trouble.
2) Deux grands types de D.E.
D.E. primaire
- Présente “depuis toujours” ou dès les premiers rapports.
- Plus rare.
D.E. secondaire
- Survient après une période où tout fonctionnait normalement.
- C’est la situation la plus fréquente (la grande majorité des cas).
3) À quelle fréquence cela arrive ? (épidémiologie)
Les études varient selon les pays, les définitions, et les populations étudiées. Malgré ces variations, un point est constant : la dysfonction érectile est fréquente.
On peut retenir ces ordres de grandeur souvent rapportés :
- Avant 40 ans : environ 1 à 9 %
- 40–49 ans : généralement < 10 % (parfois jusqu’à ~15 % selon certaines études)
- 50–60 ans : autour de ~30 % (avec de fortes variations)
- 60–70 ans : environ 20 à 40 %
- Après 70 ans : fréquence élevée, souvent estimée entre 50 et 75 %
✅ À retenir : la plupart des hommes connaîtront au moins une fois dans leur vie une difficulté érectile ponctuelle. Cela peut être normal, surtout si c’est transitoire.
4) Pourquoi ça arrive ? (étiologie)
La dysfonction érectile n’a pas une seule cause. Elle résulte souvent d’une combinaison de facteurs, avec un poids relatif qui change selon l’âge et la situation.
Chez les hommes plus jeunes
Les facteurs psychologiques et contextuels sont souvent au premier plan, par exemple :
- anxiété de performance,
- peur de l’échec,
- stress,
- fatigue,
- expériences négatives répétées,
- pression relationnelle ou sexuelle.
Cela n’exclut pas la possibilité de facteurs médicaux, mais statistiquement, les facteurs psycho-sexuels sont plus fréquents dans cette tranche d’âge.
Après 50 ans (tendance générale)
Les facteurs organiques prennent plus de place :
- causes vasculaires (circulation sanguine),
- facteurs hormonaux,
- causes neurologiques,
- maladies chroniques et leurs traitements.
Et les médicaments ?
Certains traitements peuvent altérer l’érection (on parle d’iatrogénie médicamenteuse).
⚠️ Ne jamais arrêter un médicament sans avis médical. Souvent, des adaptations sont possibles : dosage, changement de molécule, alternative thérapeutique. Parlez-en au médecin.
5) Facteurs de risque (liste non exhaustive)
Voici des facteurs fréquemment associés à une difficulté érectile :
- hypertension artérielle,
- maladies cardio-vasculaires,
- diabète mal équilibré,
- troubles endocriniens (hormones),
- maladies neurologiques (Parkinson, sclérose en plaques, neuropathies, lésions…),
- chirurgie de la prostate / radiothérapie,
- maladie de Lapeyronie (déformation de la verge),
- fuite veineuse pénienne,
- tabac, alcool, drogues,
- sédentarité,
- certains médicaments,
- difficultés relationnelles,
- difficultés sexuelles du/de la partenaire,
- anxiété / dépression,
- scénarios sexuels rigides (“scripts sexuels”) : idée qu’un rapport doit suivre un déroulé précis, avec obligation de performance.
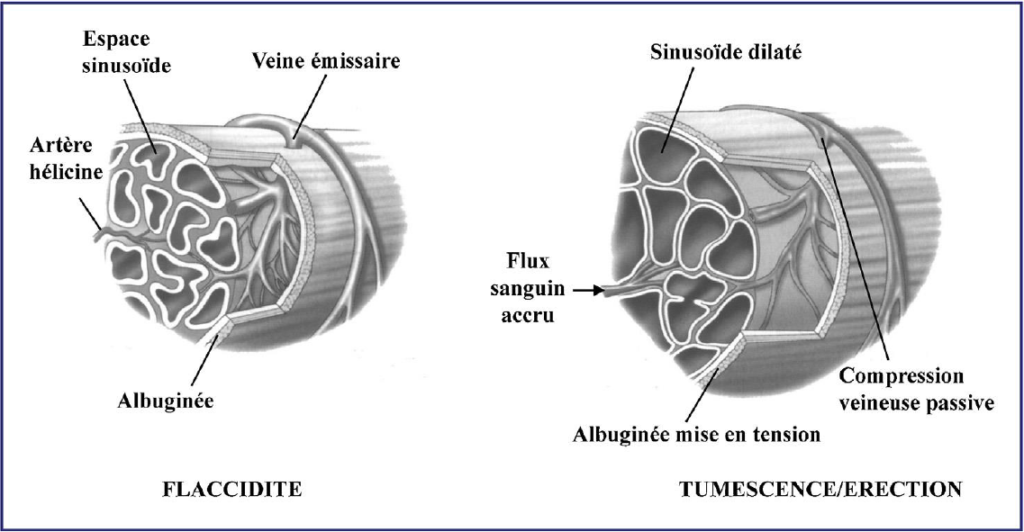
6) Comment fonctionne une érection ?
L’érection dépend de trois grands systèmes :
- vasculaire (le sang doit affluer et rester dans les corps caverneux),
- nerveux (les signaux doivent circuler correctement),
- hormonal (notamment la testostérone, sans être le seul facteur).
Elle est aussi très sensible à l’état psychologique :
- stress chronique,
- anxiété,
- humeur dépressive,
- surcharge mentale,
- conflits relationnels.
Les érections peuvent survenir :
- spontanément, notamment la nuit (phases de sommeil paradoxal).
Elles ne sont pas forcément liées à des rêves érotiques : elles participent aussi à l’oxygénation des tissus. - par excitation sexuelle (désir, contexte, imaginaire : composante “psychogène”),
- par stimulation directe (pénis, zones érogènes).
💡 Indice clinique souvent utile :
- si les érections nocturnes sont conservées, cela peut orienter vers une composante plutôt psychologique / contextuelle (sans que ce soit automatique) ;
- si elles sont absentes, on explore davantage une cause organique.
Les phases de l’érection (schéma simplifié)
| Phase | Ce qui se passe dans le corps | Résultat |
|---|---|---|
| Repos (flaccidité) | circulation faible et équilibrée | pénis souple |
| Excitation | activation nerveuse + libération d’oxyde nitrique (NO) | début de remplissage |
| Tumescence | afflux sanguin important + “fermeture” partielle du retour veineux | pénis augmente de volume |
| Rigidité | pression intracaverneuse élevée + muscles du périnée impliqués | pénis rigide, apte à la pénétration |
| Détumescence | diminution des signaux d’excitation + reprise du drainage veineux | retour progressif au repos |
7) Prévenir et préserver la fonction érectile
Sans tomber dans le “tout hygiène de vie”, il est clair que certaines habitudes protègent la santé sexuelle (et la santé globale).
Hygiène de vie utile
- alimentation équilibrée,
- réduction du tabac (idéalement arrêt),
- alcool modéré,
- activité physique régulière,
- sommeil de qualité,
- gestion du stress,
- et… des activités “plaisir” (vraiment !).
Suivi médical
Un contrôle régulier chez le médecin traitant est pertinent, avec bilans adaptés (selon le contexte) : glycémie, lipides, fonction rénale/hépatique, thyroïde, etc.
Soutien psychologique
Si l’anxiété, la déprime, un stress intense ou une baisse d’estime de soi s’installent, un accompagnement peut être très bénéfique — pas seulement “dans la tête”, mais pour briser le cercle : stress → panne → peur → nouvelle panne.
8) Que faire en cas de trouble de l’érection ?
La prise en charge dépend de la cause dominante (organique, psychologique, relationnelle… souvent mixte).
Quand la cause est surtout physiologique
- première étape : médecin traitant
- parfois : avis d’un spécialiste (urologue, endocrinologue, cardiologue…)
- traitements possibles (selon indication médicale) :
- médicaments facilitant l’érection (inhibiteurs de la PDE5, souvent appelés “IPDE5”(Viagra®, Cialis®, Levitra®, Spedra®)) en première intention,
- vacuum (pompe à vide), injections intracaverneuses si les problèmes organiques sont plus avancés,
- chirurgie possible avec un implant pénien dans certains cas sévères.
- accompagnement sexologique vivement conseillé dans tous les cas.
Quand la cause est surtout psychologique / relationnelle
- sexologue clinicien,
- psychologue / psychothérapeute / psychiatre,
- conseiller conjugal et familial (notamment si le couple est impacté).
✅ Dans de nombreuses situations, l’approche combinée (médicale + accompagnement psycho-sexologique) donne de meilleurs résultats qu’une approche isolée, car elle traite à la fois le “mécanisme” et le “cercle de maintien” (peur, évitement, baisse de désir, tension relationnelle, perte de confiance).
9) Le rôle du médecin généraliste : souvent la première porte d’entrée
Les médecins généralistes sont fréquemment les premiers professionnels consultés. Leur rôle ne se limite pas à prescrire un médicament : ils peuvent :
- rechercher une cause organique (antécédents, examen clinique, bilans),
- dépister des facteurs cardio-métaboliques,
- repérer les médicaments pouvant jouer un rôle,
- évaluer les dimensions psychologiques,
- orienter vers un spécialiste si nécessaire.
L’idée n’est pas de “choisir entre médical et psy”, mais de penser global.
10) La place du sexologue clinicien
Le sexologue clinicien peut :
- expliquer clairement la fonction érectile (et dédramatiser),
- aider à sortir du scénario “performance → contrôle → panne”,
- travailler sur l’anxiété, les croyances sexuelles, l’estime de soi,
- proposer des exercices progressifs (seul ou en couple),
- accompagner le couple si la relation est impactée,
- et, si besoin, orienter vers le médecin avec une anamnèse structurée et des hypothèses utiles.
11) Inclure le/la partenaire : souvent un vrai levier
Quand la personne est en couple, inclure le/la partenaire est souvent pertinent, si c’est possible et souhaité :
- cela diminue l’isolement,
- améliore la communication,
- évite les interprétations (“je ne lui plais plus”, “il/elle me juge”, etc.),
- permet d’adapter la sexualité sans pression,
- et soutient l’adhésion au traitement.
L’objectif est de remettre le couple dans une logique d’équipe, plutôt que d’installer un “problème individuel” qui devient un tabou.
Conclusion : un problème fréquent, et surtout… prise en charge possible
La dysfonction érectile est fréquente, multifactorielle, et souvent réversible ou améliorable.
Le plus grand ennemi, ce n’est pas la panne en soi : c’est le silence, la honte, et la pression de performance qui transforment une difficulté ponctuelle en problème durable.
📌 Si les difficultés persistent (par exemple plusieurs mois, ou s’aggravent), le bon réflexe est d’en parler :
- à son médecin traitant,
- et/ou à un professionnel formé à la sexologie.